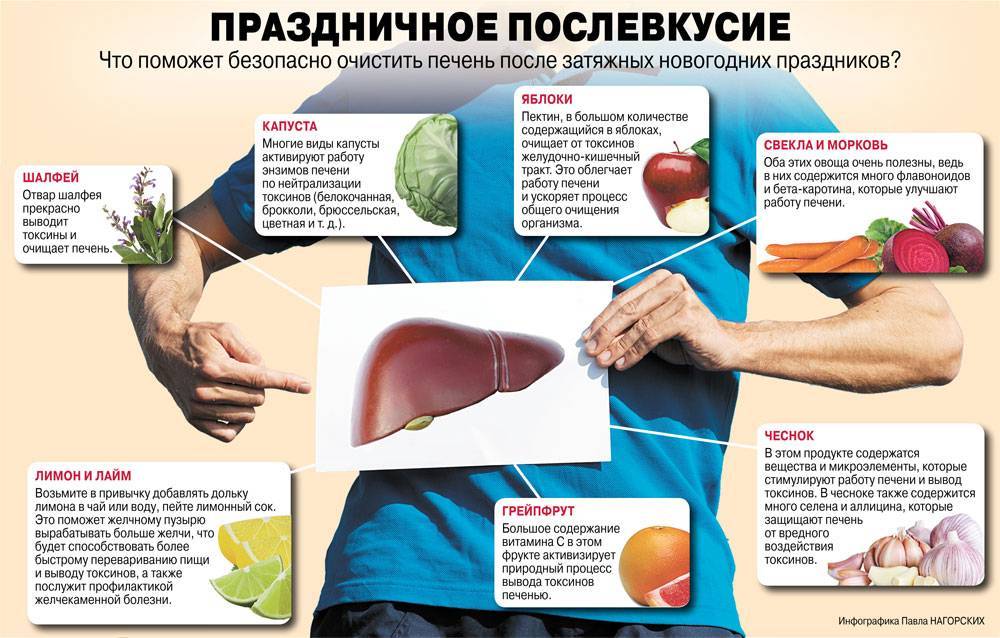
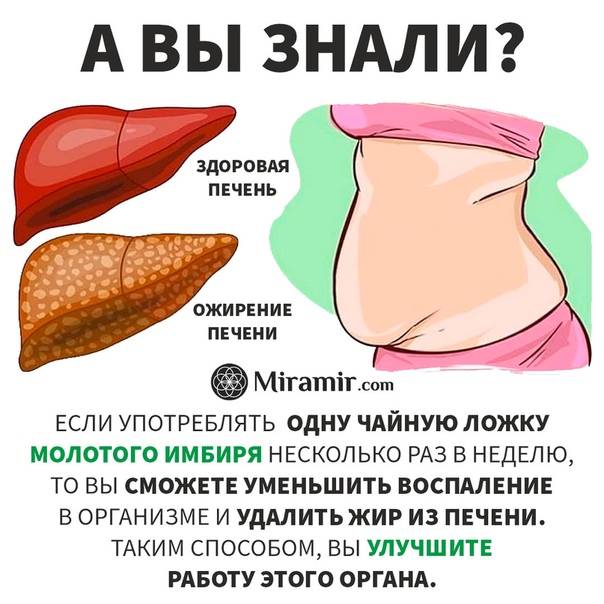
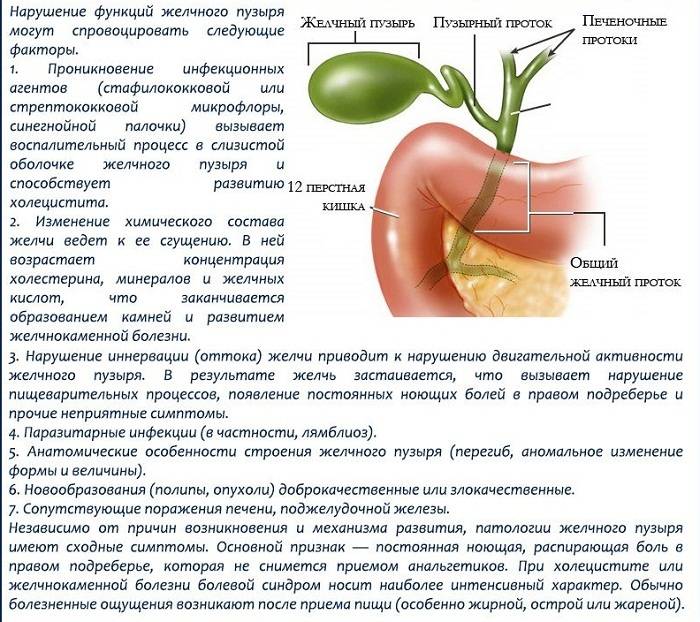
Немного исторических данных
Еще с Древних времен, печень считали таким же важным органом, как сердце. По представлениям жителей Мессопотамии, в печени вырабатывается кровь и живет душа. Еще Гиппократ описывал связь между болезнями печени и желтухой, а также асцитом. Он утверждал, что желтуха и твердая печень – плохое сочетание признаков. Это было первое суждение о циррозе печени и его симптомах.
Термин цирроз происходит от греческого «kirrhos», что означает желтый цвет и принадлежит Рене Теофилу Гиацинту Лаэннеку – французскому врачу и анатому. Над изучением цирроза печени трудились и трудятся до нашего времени много ученых. Вирхов, Кюне, Боткин, Татаринов, Абеллов и другие предложили много теорий о том, что такое цирроз печени, его симптомы, причины, методы диагностики и лечения.
Симптомы похмелья
Причиной похмелья является этанол. Он в разных концентрациях содержится во всех видах алкоголя. Этиловый спирт обезвоживает организм. Вместе с жидкостью из организма выводится огромное количество полезных минеральных макро- и микроэлементов. Конечно же, основной удар на себя принимает печень.
К основным симптомам похмелья можно отнести следующее:
- боль в мышцах;
- чувство неутомимой жажды;
- головокружение;
- озноб;
- общая слабость;
- артериальная гипертензия;
- опухлость лица;
- вялость;
- проблемы с координацией движений;
- абдоминальная боль;
- тошнота;
- подавленность;
- психоз;
- проблемы с аппетитом;
- тремор верхних конечностей;
- раздражительность;
- дисфункция желудочно-кишечного канала (диарея, запор, метеоризм);
- повышенная чувствительность к яркому свету.
Кроме того, «отходняки» от алкоголя часто сопровождаются психологическими симптомами: бессонница, депрессия, чувство тревоги, страха, раскаяния.
Интересно. Спиртные напитки светлого цвета (мартини, джин, водка, текила) вызывают гораздо реже похмельный синдром, чем алкоголь темного цвета (виски, бренди, бурбон, ром, коньяк и т. д.). Скорее всего, это связано с тем, что в последних очень много красителей и добавок.
Список продуктов для диеты
По химическому составу питание должно быть полноценным и сбалансированным. Суточная норма калорий во время лечебной программы должна быть в пределах нормы, примерно 2500 ккал.
Меню должно состоять из легкой для переваривания пищи и натуральных компонентов. В основном рацион составляют:
- постные виды мяса: обрезную телятину, свинину без прожилок и фасций, говядину, курицу и индейку без кожи, филе кролика;
- нежирную рыбу, подходят: камбала, хек, карп, судак, окунь, угорь и др.;
- морепродукты, морскую капусту;
- бессолевой хлеб, пшеничный первого и второго помола (в сутки положено до 150 г) в подсушенном виде, вчерашней выпечки, макаронные изделия;
- отварные и паровые яйца, разрешено до 5 штук в неделю;
- молочную продукцию, творог, несоленый сыр с пониженной жирностью, молоко (з разрешения врача);
- крупы, манка – ограниченно;
- овощи (кроме запрещенных), зеленый горошек и капусту белокочанную нужно ограничить;
- фрукты и ягоды, орехи, сухофрукты.
Крупы можно готовить на молоке или воде, совмещать с отварной рыбой или мясом, добавлять в супы. Не запрещается отваривать макароны из твердых сортов пшеницы в умеренном количестве (в готовом виде допустимо употребление порции в 1\2 стакана), можно из пшеничной или гречневой муки. Первые блюда рекомендуется употреблять при снижении порции до 150-200 г за раз, овощи к супу нельзя обжаривать.
Исключить из рациона нужно:
- баранину, мясо с жиром, утку, гуся, субпродукты;
- жирную рыбу, соленую и копченую рыбу, икру;
- консервы, соленья и маринады;
- любые магазинные соусы;
- жирный и соленый сыр;
- кондитерские изделия, шоколад, сдобу;
- бобовые;
- грибы, редис, щавель и шпинат;
- тонизирующие напитки, сладкую газировку, какао;
- свежую выпечку;
- чеснок и репчатый лук.
При приготовлении еды не следует забывать о том, что соль добавлять нельзя. Допускается огородная зелень, натуральные травы. Острые и яркие по вкусу специи тоже лучше исключить, так как они возбуждают аппетит.
Диета №10б
Стол №10 часто прописывается пациентам после перенесенного инфаркта миокарда, а также при наличии ревматического поражения сердца без недостаточности кровообращения. В сравнении с другими вариантами диеты, рацион №10 более широкий и питьевой режим не такой жесткий
Пациенту важно увеличивать в своем рационе продукты с высоким содержанием калия и магния: орехи, крупы, молоко. В меню обязательно должна быть белковая пища, с преобладанием животного белка
После инфаркта диету назначают в несколько этапов. Рацион состоит из трех фаз, которые назначаются поочередно:
- Первая фаза. Длится в течение первой недели после перенесенного инфаркта миокарда. Энергетическая ценность снижена до 1200 ккал, в сутки больному полагается примерно 1,5 кг еды и 0,8 литров жидкости. Блюда готовятся в протертом, измельченном виде, пищу принимают теплой. Соль не используется вообще, периодически можно есть сухари из ржаного хлеба, свежие овощи запрещаются.
- Вторая фаза. Протекает на 2-3 неделе, и носит название подострый период. Суточная калорийность увеличивается до 1800 ккал, жидкости можно употребить в объеме 1 литр. Допускается до 3 г натрия хлорида. Можно вводить свежие овощи, увеличить количество белковой пищи и полезных полиненасыщенных жиров.
- Третья фаза начинается на четвертой неделе после инфаркта, в этот период происходит рубцевание. Меню на этом этапе будет полноценным, количество пищи должно увеличиться до 2,2 кг, а воды – 1,1 л. Допустимая норма соли составляет 6 г в сутки. Список продуктов характерен для стола номер 10.
В период реабилитации поле инфаркта миокарда важно употреблять пищу с низким содержанием соли, основное количество натрия хлорида будет содержать хлеб. Важно придерживаться этого правила, потому что соль имеет свойство задерживать жидкость в организме и приводить к отекам, тем самым дополнительно ухудшая работу поврежденной сердечной мышцы
Мясо и рыбу нужно отваривать перед другим видом приготовления. Разрешается обжаривать продукты в небольшом количестве растительного масла. Каши должны быть разваренными и протертыми. Овощи можно есть в приготовленном виде или сыром.
После четвертой недели от начала заболевания объем жидкости увеличивается до 1,5 литра, учитывать нужно все напитки и первые блюда. Ежедневная норма калорий должна составлять 2500 ккал, если образ жизни малоподвижен, этот показатель должен снизиться до 2200 ккал.
Как пришли, так и ушли
Сирень Бабаева, «АиФ-Тюмень»: Как быстро привести себя в форму после новогодних праздников?
Елена Дороднева: Новогодние каникулы, как и любые другие праздники, – испытание для организма. В эти дни, как правило, люди много едят того, что несвойственно в обычной жизни: салаты, копчения, соления, выпечка, сладости, алкоголь.
После окончания праздников самое главное – восстановить режим дня и питания. Обязательно должны быть завтрак, обед и ужин, а не беспорядочный прием пищи. Надо постараться если не разгрузить свой рацион, то хотя бы значительно облегчить его. Соления, копчения, сладости, выпечка, жирные блюда должны остаться в прошлом, вместе с праздниками. Заменяем их на белок: молочные продукты, нежирная рыба, индейка, курица, крупы. Да, это не та вкусная еда, которую привыкли есть в праздники, поэтому можно добавить «серотониновой радости»: лосось, бананы, белые сыры, индейка, курица, орехи, сухофрукты. Тогда меню не будет казаться грустным.

Нужно постараться значительно облегчить свой рацион. Фото: pixabay.com
Не стоит забывать и о питьевом режиме. Соленые и сладкие продукты задерживают воду в организме, за счет этого и идет набор лишнего веса. Соответственно при уменьшении количества этих продуктов количество воды в организме снижается, и нужно его восполнять.
Статья по теме
Жирок завязался. Кому худеть сложнее – мужчинам или женщинам?
– Сколько времени нужно для того, чтобы избавиться от набранного за праздники лишнего веса?
– От трех дней до недели достаточно, чтобы войти в обычный ритм. Как правило, быстро набранные килограммы также быстро и уходят, особенно если подключить активный образ жизни: лыжи, коньки, прогулки.
Хочу предупредить, что таких экстремальных мер, как жесткие диеты, различные детокс-программы, не нужно, а главное, как правило малоэффективно. Любое резкое снижение веса имеет оборотную сторону. Как быстро лишние килограммы ушли, также быстро, но в еще большем количестве, они и вернутся.
– Есть ли специальные продукты, которые помогут быстрее похудеть?
– Ускорить метаболизм помогут овощи и фрукты. Переход на обычное питание, а не оливье в прикуску с мясом по-французски, уже ускорит обмен веществ. 500 грамм овощей и фруктов, то есть два или фрукта и две порции овощных блюд в день помогают быстрее избавиться от лишних килограммов.

Ускорить метаболизм помогут овощи и фрукты. Фото: pixabay.com
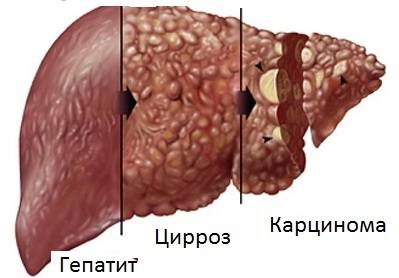
Стадии цирроза печени
Течение заболевания, как правило, характеризуется собственной продолжительностью, при этом выделяют следующие основные его стадии:
- Стадия компенсации. Характеризуется отсутствием симптоматики цирроза, что объясняется усиленнием работы сохранившихся печеночных клеток.
- Стадия субкомпенсации. На данном этапе отмечаются первые признаки цирроза печени (в виде слабости и дискомфорта области правого подреберья, снижения аппетита и похудения). Выполнение функций, присущих работе печени, происходит в неполном объеме, что происходит по причине постепенного утрачивания ресурсов сохранившихся клеток.
- Стадия декомпенсации. Здесь уже речь идет о печеночной недостаточности, проявляемой выраженными состояниями (желтуха, портальная гипертензия, кома).
Протекание алкогольной болезни печени
Нарушение развивается поэтапно. На первой стадии под влиянием постоянной интоксикации гепатоциты начинают отмирать, а здоровые ткани заменяются на жировые. Они не способны выполнять требуемые функции, а просто создают объем, причем гораздо больший, чем у здорового органа. Состояние обратимо при назначении комплексной терапии и отказа от горячительного в любых дозах. Это непременное условие для запуска процессов регенерации. Желательно для возврата к нормальному состоянию заранее поинтересоваться у лечащего врача, какие продукты восстанавливают печень после алкоголя и одновременно с медикаментозной терапией скорректировать рацион питания.
Алкогольный гепатит – следующий этап. Это нелокализованный воспалительный процесс, протекающий на фоне присутствия в организме этанола и продуктов его распада. Орган работает с огромной перегрузкой, пытаясь нейтрализовать яды, но находится в заведомо проигрышной позиции, если человек не желает прекратить возлияния. Далее происходит диффузное разрастание соединительной ткани, регенерировать железа не успевает. Нарушается весь биохимический клеточный цикл, возникает гипоксия, приводящая к гибели гепатоцитов. Скорость развития патологии определяется принимаемыми дозами, крепостью и качеством спиртного, а также индивидуальными особенностями и общим самочувствием больного.

Как избавиться от интоксикации алкоголем и чем быстро восстановить печень после пьянки, подскажет врач. На этой стадии еще можно рассчитывать на положительный прогноз при условии, что горячительное полностью исключено из рациона, область поражения не превышает 50% от всего объема органа.
Цирроз в течение длительного времени может протекать латентно, симптомы появляются уже при тяжелой стадии и включают:
- тошноту;
- слабость;
- увеличение живота;
- потерю аппетита;
- зуд кожных покровов;
- желтый оттенок склер глаз;
- потемнение мочи и осветление кала;
- ноющую боль в правом боку.
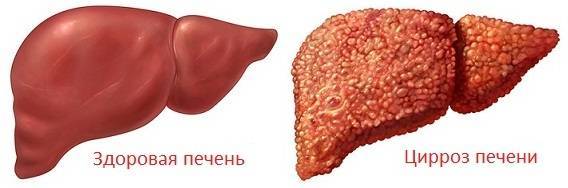
Необратимое замещение паренхиматозной ткани фиброзной значительно снижает эффективность работы органа. Заболевание в большинстве случаев неизлечимо, но его можно перевести в длительную ремиссию и поддерживать больного комплексными методами.
Как понять, что печени нужна помощь
Нарушения в работе печени после праздников чаще всего связаны с нарушением выработки желчи, недостаточным перевариванием жиров и воспалением желчевыводящих путей:
- сильная боль в правой верхней части или в центре живота;
- боль, которая распространяется на правое плечо или спину;
- неприятные ощущения при прощупывании области правого подреберья;
- диспепсия, тошнота и рвота;
- вздутие живота, частый жидкий стул или запор.
Во многих случаях хронические болезни печени протекают бессимптомно, и нарушения диеты в праздники могут спровоцировать их обострение. При этом возникают такие проявления:
- желтушная окраска кожи, глазных склер;
- тяжесть и боль под ребром справа;
- слабость, утомляемость, головная боль;
- появление синяков на коже;
- потемнение мочи, обесцвечивание кала;
- отеки конечностей;
- кожный зуд;
- отсутствие аппетита.
При появлении перечисленных выше признаков необходимо обратиться к врачу-терапевту или гастроэнтерологу.
Причины развития цирроза
Среди основных причин, приводящих к развитию болезни, выделяют:
- Вирусный гепатит, который по разным оценкам приводит к формированию патологии печени в 10-24% случаев. Болезнью заканчиваются такие разновидности гепатитов, как В, С, D и недавно обнаруженный гепатит G;
- Различные заболевания желчных путей, среди которых внепеченочная обструкция, желчнокаменная болезнь и первичный склерозирующий холангит;
- Нарушения в работе иммунной системы. К развитию цирроза приводят многие аутоиммунные болезни;
- Портальная гипертензия;
- Венозный застой в печени или синдром Бадда-Киари;
- Отравления химическими веществами, оказывающими токсическое влияние на организм. Среди таких веществ особо губительны для печени промышленные яды, соли тяжелых металлов, афлатоксины и грибные яды;
- Болезни, передающиеся по наследству, в частности, генетически обусловленные нарушения обмена веществ (аномалии накопления гликогена, болезнь Вильсона-Коновалова, дефицит а1-антитрипсина и галактозо-1-фосфат-уридилтрансферазы);
- Длительный приём лекарственных препаратов, среди которых Ипразид, анаболические стероидные средства, Изониазид, андрогены, Метилдофа, Индерал, Метотрексат и некоторые другие;
- Прием больших доз алкоголя на протяжении 10 лет и более. Зависимости от конкретного вида напитка нет, основополагающий фактор – присутствие в нем этилового спирта и его регулярное поступление в организм;
- Редкая болезнь Рандю-Ослера также может стать причиной цирроза.
Кроме того, отдельно стоит сказать о криптогенном циррозе, причины которого остаются невыясненными. Он имеет место в пределах от 12 до 40% случаев. Провоцирующими факторами формирования рубцовой ткани могут стать систематическое недоедание, инфекционные болезни, сифилис (бывает причиной цирроза у новорожденных). Существенно повышает риск развития болезни комбинированное влияние этиологических факторов, например, сочетание гепатита и алкоголизма.
Последствия
Цирроз печени, в принципе, в одиночку, не вызывает смерть, смертельно опасны его осложнения в стадии декомпенсации. Среди них:
Асцит при циррозе — это скопление жидкости в брюшной полости. Назначают диету с ограничением белка (до 0,5 грамм на кг массы тела) и соли, мочегонные препараты, внутривенное введение альбумина (белковый препарат). При необходимости прибегают к парацентезу – удалению избытка жидкости из брюшной полости.
Спонтанный бактериальный перитонит — воспаление брюшины, за счет инфицирования жидкости в брюшной полости (асцита). У больных повышается температура до 40 градусов, озноб, появляется интенсивная боль в животе. Назначают длительно антибиотики широкого спектра действия. Лечение проводят в отделение интенсивной терапии.
Печеночная энцефалопатия. Проявляется от незначительных неврологических нарушений (головная боль, повышенная утомляемость, заторможенность) до тяжелой комы. Так как она связана с накоплением в крови продуктов белкового обмена (аммиака) – ограничивают, или исключают из рациона белок, назначают пребиотик – лактулозу. Она обладает слабительным действием и способностью связывать и уменьшать образования аммиака в кишечнике. При выраженных неврологических нарушениях лечения проводят в отделении интенсивной терапии.
Гепаторенальный синдром – развитие острой почечной недостаточности у больных с циррозом печени. Прекращают применение мочегонных препаратов, назначают внутривенное введение альбумина. Лечение проводят в отделение интенсивной терапии.
Острое варикозное кровотечение. Возникает из варикозно расширенных вен пищевода и желудка. У больного нарастает слабость, падает артериальное давление, учащается пульс, появляется рвота с примесью крови (цвета кофейной гущи). Лечение проводят в отделение интенсивной терапии, при неэффективности, применяют хирургическое методы лечения. Для остановки кровотечения применяют внутривенное введение октропида (для снижения давления в кровотоке брюшных сосудов), эндоскопическое лечение (перевязка варикозно расширенных узлов, склеротерапия)
Осторожно проводят переливание растворов и компонентов крови, для поддержания необходимого уровня гемоглобина.
Развитие гепатоцеллюлярной карциномы – злокачественного новообразования печени.
Кардинальное лечение гепатоцеллюлярной карциномы и декомпенсированного цирроза печени – пересадка печени. Замена печени пациента печенью донора.
Правила питания
Фактором риска для возникновения болезней сердца часто бывает неправильное питание. Употребление пищи, насыщенной холестерином, «быстрыми» углеводами, а также жаренных блюд полуфабрикатов приводит к патологическим изменениям всех органов и систем человеческого организма, в первую очередь сердечно-сосудистой системы. Правильный рацион должен стать неотъемлемой частью лечения при сердечно-сосудистых заболеваниях.
Диета №10 по Певзнеру считается полноценным, сбалансированным рационом с пониженной калорийностью. Снижение энергоценности происходит за счет исключения жирного, жареного, сладкого. Обязательно нужно максимально снизить потребление соли, с разрешения доктора пациенту полагается примерно 5 г натрия хлорида.
Большое количество воды нежелательно, так как лишняя жидкость наносит нагрузку на органы пищеварения, печень и почки. В сутки положено 1,5 свободной жидкости. Учитывая факт ограниченного питьевого режима, нужно уменьшить количество первых блюд и напитков.
Тонизирующие напитки не допускаются, поскольку они возбуждающе влияют на центральную нервную систему и сердце. К ним относят кофе, энергетики, зеленый чай, имбирь.
Овощи и фрукты можно употреблять в умеренном количестве. Употребление растительной клетчатки в больших количествах несет лишнюю нагрузку на работу желудочно-кишечного тракта. В день полагается до трех небольших овощных порций. Пищу запрещается запекать с корочкой и жарить. Можно использовать все другие виды приготовления: на пару, тушение, в мультиварке, отваривание, на гриле. Мясо перед употреблением рекомендуется предварительно отварить.
При питании на столе №10 выдерживаются одинаковые интервалы между приемами пищи, порции уменьшают для того, чтобы снизить нагрузку на пищеварительный тракт и сердечно-сосудистую систему.
Ответственность со стороны пациента очень важна. В период лечения крайне нежелательно срываться на «вкусненькое» и объедаться, так как это может продлить период терапии и усугубить общее самочувствие.
Диета №10c
Стол №10с предназначен для пациентов с атеросклерозом. Такая диетотерапия направлена на улучшение кровообращения, нормализацию жирового обмена, восстановление функций печени и почек. Все это замедляет прогрессирование атеросклеротического процесса в сосудах.
В зависимости от состояния пациента и наличия лишнего веса врач может назначить один из двух вариантов этой диеты.
Первый вариант предназначен для больных без избыточной массы. В этом случае калорийность и состав диеты находятся в пределах нормы. В сутки нужно употребить до 2600 ккал, выпивать не более 1,2 литра жидкости (включая напитки и супы).
Второй вариант диеты назначается пациентам с избыточной массой тела или ожирением и имеет сниженную суточную калорийность до 2200 Ккал, а в некоторых случаях до 1800 ккал. Питьевой режим остается в прежнем объеме (как в других вариантах диеты). Стол №10с предусматривает увеличенное потребление овощей в разваренном, измельченном виде, однако периодически возможно употребление в сыром виде в качестве салатов. Значительно сократить нужно углеводы и жиры.
Список продуктов и правила питания остаются такими же для стола №10. Грубые волокна растительной пищи и мясо желательно отваривать перед дальнейшим приготовлением. Пища не солится, можно использовать сахар в чистом виде до 50 г в день.
Важно исключить из рациона питания продукты, содержащие щавелевую кислоту, животные, кулинарные жиры, а также пищу, богатую «быстрыми» углеводам и экстрактивными веществами (эфирные масла, пряности и специи ограничить). Тонизирующие напитки, крепкий чай, кофе также резко ограничивают или исключают, так как они оказывают возбуждающее действие на центральную нервную систему
Крупы, творог и растительную пищу с грубыми волокнами следует измельчать, разваривать, протирать. Количество хлеба значительно увеличивается (до 300 г), но он должен употребляться в подсушенном виде. Можно есть несдобное тесто, галеты, бездрожжевую выпечку. Под табу остаются: песочное и слоеное тесто, сладкие булочки, магазинная выпечка.
Добавляются к меню мясные субпродукты, их обязательно нужно отварить перед дальнейшим использованием. Разрешено их запекать, тушить и есть с гарниром, добавлять в домашние пироги.
Прогноз болезни
Цирроз печени неизлечим, только если не проведена пересадка печени. С помощью вышеуказанных препаратов можно только поддерживать более или менее достойное качество жизни.
Сколько живут люди с циррозом печени, зависит от причины заболевания, стадии, на которой он был обнаружен и осложнений, которые успели появиться на момент начала лечения:
- при развитии асцита живут 3-5 лет;
- если развивается желудочно-кишечное кровотечение в первый раз, переживет его от 1/3 до половины людей;
- если развилась печеночная кома, это означает практически 100% летальность.
Есть также шкала, которая позволяет прогнозировать ожидаемую продолжительность жизни. Она учитывает результаты анализов и степень энцефалопатии:
| Параметр | Баллы | ||
| 1 | 2 | 3 | |
| Асцит | Нет | Живот мягкий, уходит под действие мочегонных | Живот напряжен, его объем плохо уменьшается при приеме мочегонных |
| Изменение личности, памяти, сонливости | Нет | Легкая степень | Сильно выражена |
| Билирубин общий | Меньше 34 мкмоль/л | 31-51 мкмоль/л | Больше 51 мкмоль/л |
| Альбумин | 3,5 г/л и более | 2,8-3,5 г/л | Менее 2,8 г/л |
| Протромбиновый индекс | Более 60% | 40-60% | Менее 40% |
| Сумма баллов | 5-6 | 7-9 | 10-15 |
| Сколько живут | 15-20 лет | Надо пересаживать печень, но послеоперационная летальность – 30% | 1-3 года. Если провести трансплантацию на этой стадии, вероятность умереть после операции 82 из 100 |
Что делать, если возник похмельный синдром?
Для того чтобы улучшить работу печени после бурного застолья, нужно активировать кровоток. Это необходимо для того, чтобы из организма быстрее вывести токсические метаболиты. Повысить кровоток можно только тогда, когда вы будете активно двигаться.
Если у вас похмельный синдром, то вам нельзя лежать и ждать облегчения. Нужно встать и через силу заставить себя что-то делать по дому (убираться, мыть посуду и т.д.). Если это будний день, то вам необходимо поехать на работу и в два раза активней там поработать. В таких условиях организм намного быстрее избавится от токсинов. Этот процесс называется детоксикацией.

Совет
Очень важно после вечернего застолья с утра принять холодный душ. Такая процедура усилит кровообращение в коже
Это также важный орган выделительной системы.
Некоторые специалисты рекомендуют с похмелья принимать баню или сауну. Доктор Шишонин отмечает, что это достаточно рисковое дело и даже опасное для здоровья. Почему? Дело в том, что после алкогольного отравления сосуды могут отреагировать не так, как нужно. Воздействие высокой температуры может вызвать сосудистый спазм, что приведет к развитию гипертонического криза.

Симптомы цирроза
Для цирроза характерны общие симптомы: слабость, пониженная трудоспособность, неприятные ощущения в животе, диспепсические расстройства, повышение температуры тела, боли в суставах, также отмечаются метеоризм, боль и чувство тяжести в верхней половине живота, похудение, астения. При осмотре выявляется увеличение печени, уплотнение и деформация её поверхности, заострение края. Сначала отмечается равномерное умеренное увеличение обеих долей печени, позднее как правило преобладает увеличение левой доли. Портальная гипертензия проявляется умеренным увеличением селезенки.
Субфебрильная температура, возможно, связана с прохождением через печень кишечных бактериальных пирогенов, которые она не в состоянии обезвредить. Лихорадка резистентна к антибиотикам и проходит только при улучшении функции печени. Также могут быть внешние признаки — пальмарная или плантарная эритема, сосудистые звёздочки, скудный волосяной покров в подмышечной области и на лобке, белые ногти, гинекомастия у мужчин вследствие гиперэстрогенемии. В ряде случаев пальцы приобретают вид «барабанных палочек».
В терминальной стадии болезни в 25 % случаев отмечается уменьшение размеров печени. Также возникают желтуха, асцит, периферические отёки из-за гипергидратации (прежде всего отёки ног), внешние венозные коллатерали (варикозно-расширенные вены пищевода, желудка, кишечника). Кровотечение из вен часто заканчивается летальным исходом. Реже возникают геморроидальные кровотечения, они менее интенсивны.
Заключение
Самое лучшее средство для оздоровления печени – не употреблять спиртных напитков. Вспоминайте о своем «фильтре» не только после праздников, когда он напоминает о себе. Веселитесь без отравлений, и вы сможете прожить качественную и интересную жизнь без болезней.
ВНИМАНИЕ! Все материалы на сайте (включая видео- и аудиоролики на сторонних ресурсах) носят образовательный и ознакомительный характер. Имеются противопоказания
Перед применением рекомендаций и советов с сайта и из видеороликов ОБЯЗАТЕЛЬНО проконсультируйтесь с врачом!
Все имена пациентов, использованные в статьях на сайте, изменены по этическим соображениям. Любые совпадения являются случайными.